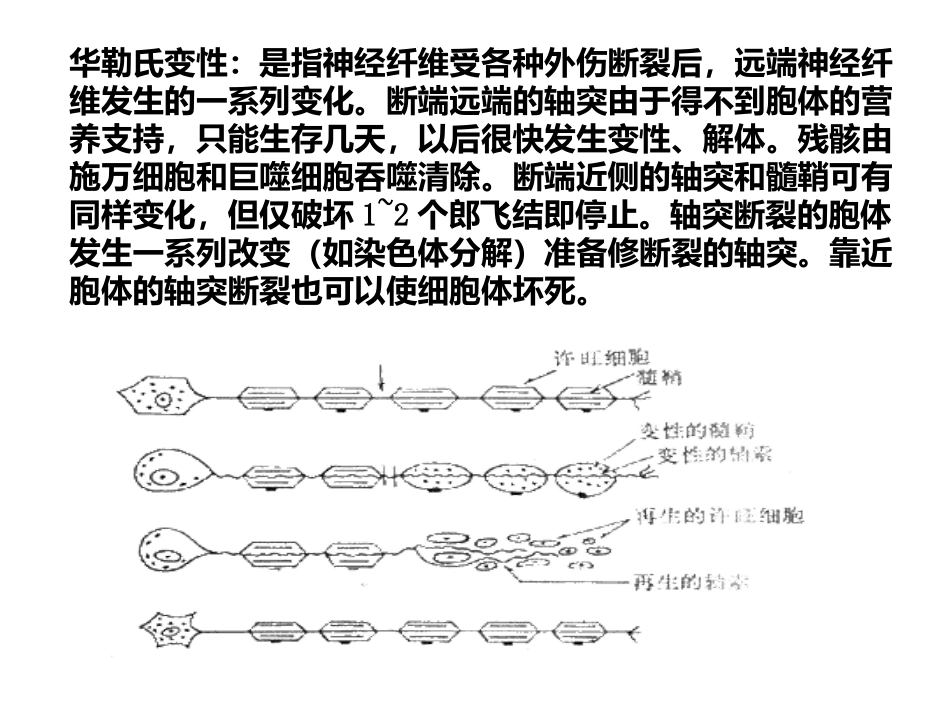
华勒氏变性华勒氏变性WallerianWallerianDegenerationDegeneration,,WDWD华勒氏变性:是指神经纤维受各种外伤断裂后,远端神经纤维发生的一系列变化。断端远端的轴突由于得不到胞体的营养支持,只能生存几天,以后很快发生变性、解体。残骸由施万细胞和巨噬细胞吞噬清除。断端近侧的轴突和髓鞘可有同样变化,但仅破坏1~2个郎飞结即停止。轴突断裂的胞体发生一系列改变(如染色体分解)准备修断裂的轴突。靠近胞体的轴突断裂也可以使细胞体坏死。华勒氏变性(WallerianDegeneration,WD)是一种继发性神经变性疾患,是指神经细胞胞体坏死或远端轴突损伤,切断了锥体细胞与轴突的联系,锥体束失去了营养来源,引起远端轴索和髓鞘变性。这一退变过程在神经断裂后即开始,一般在神经伤后8周左右完成。椎体束包括皮质脊髓束、皮质延髓束、皮质脑桥束等神经纤维,分别下行止于脑干脑神经运动核和脊髓前角运动细胞,途径内囊膝部或内囊后肢的前半部、大脑脚和桥脑基底部、延髓椎体、脊髓。变性以皮质脊髓束最常见。能引起神经元细胞死亡的最常见原因为脑梗死。较少者还有脑出血、脑外伤、脑肿瘤、脱髓鞘病变等。有研究表明脑损伤后皮质脊髓束发生的继发性改变与脑损伤的原发性病变方式不同。继发性改变是一种以脑细胞凋亡为主的改变,不同于原发灶以细胞坏死为主的改变。而且原发病变的位置、大小及发病时间与出现WD的可能性及严重程度有明确的关系,原发病变范围越大,出现WD的可能性越大,变性越明显;距原发病变时间越长,越容易出现WD变性。发生机制机制目前尚不明确有两种学说:1、谷氨酸学说:脑损伤后在皮质脊髓束(corticospinaltract,CST)内释放的谷氨酸增多,导致CST突触后神经元的兴奋性中毒,最终导致CST内发生炎症反应而发生CST神经元的凋亡坏死。2、脑源性神经营养因子(brain-dervedneurotrophicfactor,BDNF)学说:BDNF是大脑皮质锥体细胞分泌的维持脑神经元生存的重要神经营养因子,脑损伤后BDNF顺行转运减少,远端神经组织出现凋亡坏死。病理改变病理过程分为两部分:轴突变性和髓鞘变性。轴突变性在先,髓鞘变性在后。MR显示的锥体束异常信号主要反映的是髓鞘的变性过程:髓鞘先溶解成细长的椭圆形的节段,再进一步分解为圆形或椭圆形的颗粒。然后,髓磷脂分解为简单的脂类,最后分解为中性脂肪被吞噬细胞吞噬。随着组织中脂类含量逐渐减少,组织变为亲水状态,水含量增加。Kuhn等根据原发性脑损伤发生后不同阶段的病理改变,将Wallerian变性分为4期:第1期:病程4周内,轴索退化退变,伴轻微生物化学变化;第2期:病程4-14周。髓鞘蛋白破坏,髓鞘脂质尚保持完整,变性组织的亲水性有所增加;第3期:起病后数月至1年,变性组织的亲水性明显增加,髓鞘脂质破坏并有神经胶质增生;第4期:在发病后1年至数年,表现为受侵区域萎缩,其中以脑干病侧缩小最为突出。临床表现临床表现锥体束华勒氏变性临床上除表现为脑损害部位的神经系统功能缺损外,其所致神经功能障碍主要表现为明显的锥体束征,如对侧瘫痪、肌张力增高、Babinski’s征阳性等。锥体束变性与临床锥体束功能缺损程度密切相关,有锥体束Wallerian变性的患者功能恢复不佳,无Wallerian变性的患者恢复较好;Wallerian变性越重,出现的越早,患者预后越差。WD的出现与梗塞的大小和部位有关,小的梗塞灶,因其损伤面小,对锥体束的影响面小,不易出现WD的异常信号,而大的梗塞灶因其影响到相当部分甚至全部的锥体束的营养供应,发生WD的机会就多。从梗死部位看,与额、颞顶和放射冠有关的病灶出现WD的机会多,与枕叶有关的病灶机会最小,放射冠的纤维来自各个皮层,锥体束的纤维散布其中,梗死后,锥体束受损机会较大,因此发生WD的可能性也较大。影像表现影像表现CT表现早期:由于变性神将纤维束走形区的异常信号要早于脑干萎缩,与WD变性病理改变进程相吻合,故而CT对于早期的华勒氏变性显示敏感性要低于MRI检查。晚期:能显示变性的单侧脑干萎缩及引起变性的原发病,但脑干扫描要受岩骨伪影干扰,相比之下,MRI因无骨伪影,能比更清楚地显示脑干萎缩,同时的高度敏感性,能清晰地显示变性的锥体束信号强度改变,因此MRI对变性的诊断有明显优...