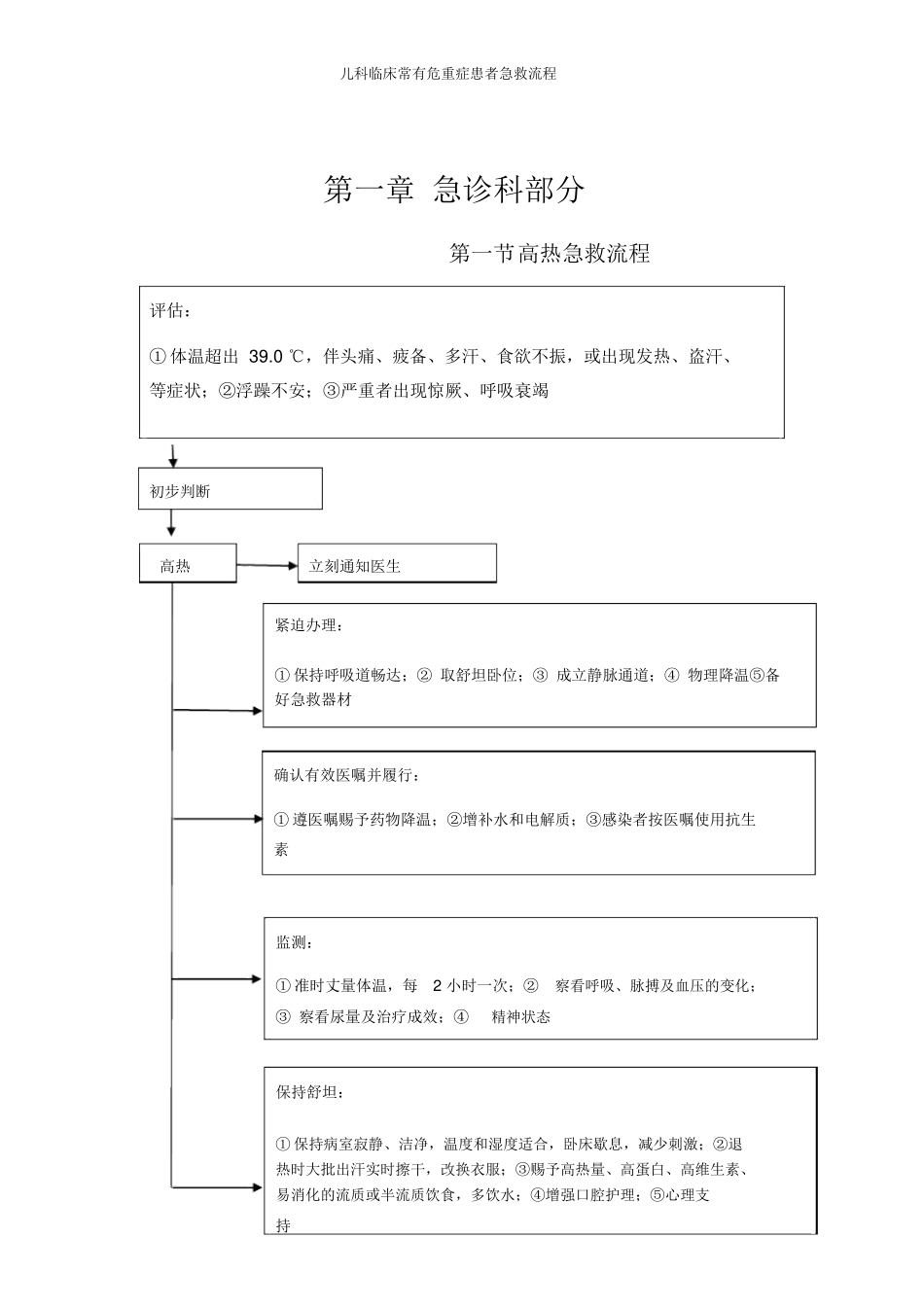
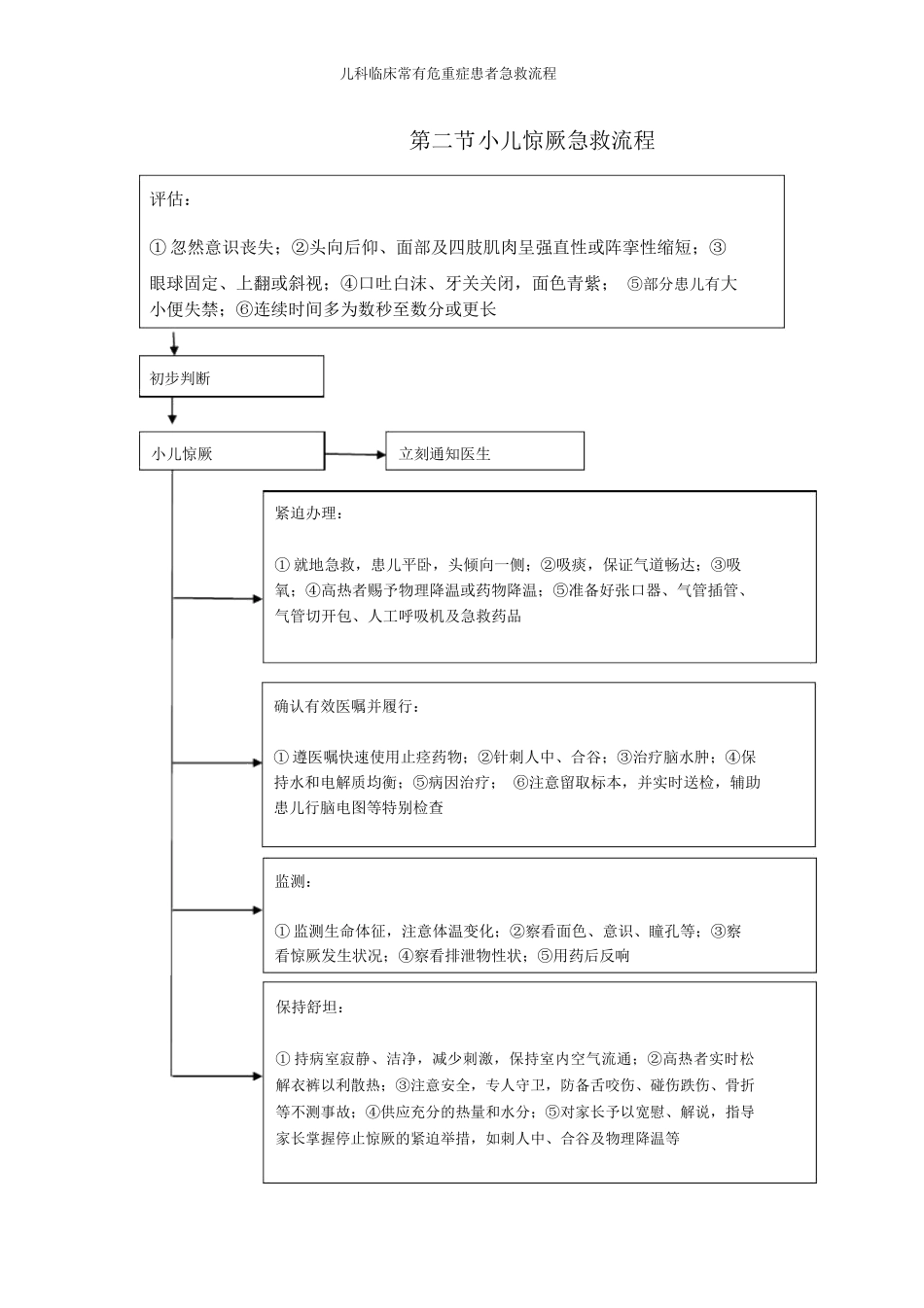
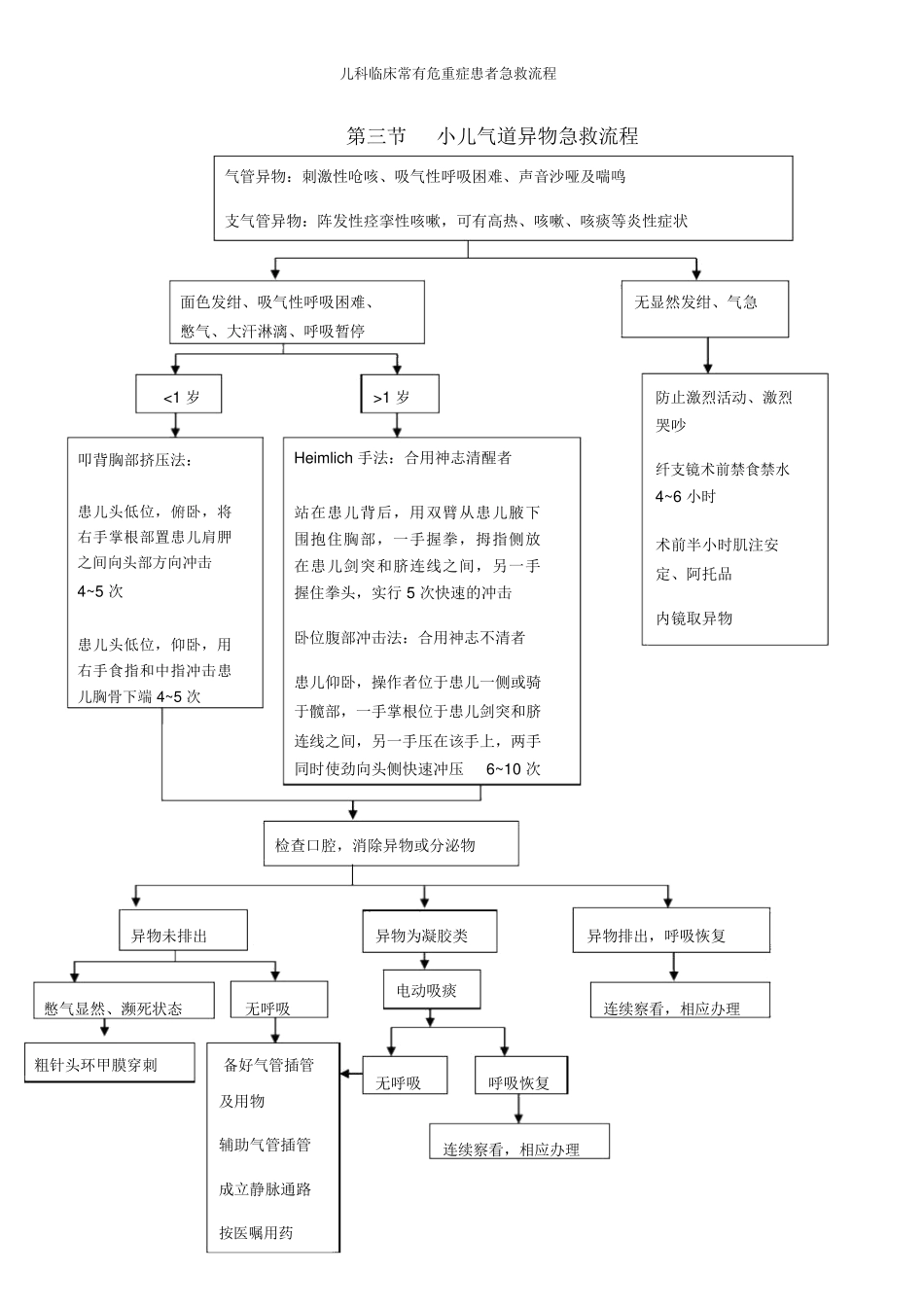
儿科临床常有危重症患者急救流程第一章急诊科部分第一节高热急救流程评估:①体温超出39.0℃,伴头痛、疲备、多汗、食欲不振,或出现发热、盗汗、等症状;②浮躁不安;③严重者出现惊厥、呼吸衰竭初步判断高热立刻通知医生紧迫办理:①保持呼吸道畅达;②取舒坦卧位;③成立静脉通道;④物理降温⑤备好急救器材确认有效医嘱并履行:①遵医嘱赐予药物降温;②增补水和电解质;③感染者按医嘱使用抗生素监测:①准时丈量体温,每2小时一次;②察看呼吸、脉搏及血压的变化;③察看尿量及治疗成效;④精神状态保持舒坦:①保持病室寂静、洁净,温度和湿度适合,卧床歇息,减少刺激;②退热时大批出汗实时擦干,改换衣服;③赐予高热量、高蛋白、高维生素、易消化的流质或半流质饮食,多饮水;④增强口腔护理;⑤心理支持儿科临床常有危重症患者急救流程第二节小儿惊厥急救流程评估:①忽然意识丧失;②头向后仰、面部及四肢肌肉呈强直性或阵挛性缩短;③眼球固定、上翻或斜视;④口吐白沫、牙关关闭,面色青紫;⑤部分患儿有大小便失禁;⑥连续时间多为数秒至数分或更长初步判断小儿惊厥立刻通知医生紧迫办理:①就地急救,患儿平卧,头倾向一侧;②吸痰,保证气道畅达;③吸氧;④高热者赐予物理降温或药物降温;⑤准备好张口器、气管插管、气管切开包、人工呼吸机及急救药品确认有效医嘱并履行:①遵医嘱快速使用止痉药物;②针刺人中、合谷;③治疗脑水肿;④保持水和电解质均衡;⑤病因治疗;⑥注意留取标本,并实时送检,辅助患儿行脑电图等特别检查监测:①监测生命体征,注意体温变化;②察看面色、意识、瞳孔等;③察看惊厥发生状况;④察看排泄物性状;⑤用药后反响保持舒坦:①持病室寂静、洁净,减少刺激,保持室内空气流通;②高热者实时松解衣裤以利散热;③注意安全,专人守卫,防备舌咬伤、碰伤跌伤、骨折等不测事故;④供应充分的热量和水分;⑤对家长予以宽慰、解说,指导家长掌握停止惊厥的紧迫举措,如刺人中、合谷及物理降温等儿科临床常有危重症患者急救流程第三节小儿气道异物急救流程气管异物:刺激性呛咳、吸气性呼吸困难、声音沙哑及喘鸣支气管异物:阵发性痉挛性咳嗽,可有高热、咳嗽、咳痰等炎性症状面色发绀、吸气性呼吸困难、无显然发绀、气急憋气、大汗淋漓、呼吸暂停<1岁>1岁防止激烈活动、激烈哭吵叩背胸部挤压法:患儿头低位,俯卧,将右手掌根部置患儿肩胛之间向头部方向冲击4~5次患儿头低位,仰卧,用右手食指和中指冲击患儿胸骨下端4~5次Heimlich手法:合用神志清醒者站在患儿背后,用双臂从患儿腋下围抱住胸部,一手握拳,拇指侧放在患儿剑突和脐连线之间,另一手握住拳头,实行5次快速的冲击卧位腹部冲击法:合用神志不清者患儿仰卧,操作者位于患儿一侧或骑于髋部,一手掌根位于患儿剑突和脐连线之间,另一手压在该手上,两手同时使劲向头侧快速冲压6~10次纤支镜术前禁食禁水4~6小时术前半小时肌注安定、阿托品内镜取异物检查口腔,消除异物或分泌物异物未排出异物为凝胶类异物排出,呼吸恢复憋气显然、濒死状态电动吸痰连续察看,相应办理无呼吸粗针头环甲膜穿刺备好气管插管呼吸恢复无呼吸及用物辅助气管插管连续察看,相应办理成立静脉通路按医嘱用药儿科临床常有危重症患者急救流程第四节过敏性休克急救流程评估:①接触史;②胸闷、气促、哮喘、呼吸困难;③面无人色、出盗汗、发绀、脉纤弱、血压降落;④头晕眼花、四肢麻痹、意识丧失、抽搐、大小便失禁等初步判断过敏性休克立刻通知医生紧迫办理:①切断过敏原,如药物过敏立刻停药;②就地平卧、保暖、进行急救;③快速成立静脉通道;④保持呼吸道畅达;⑤吸氧;⑥做好气管插管及人工呼吸准备确认有效医嘱并履行:①立刻皮下注射0.1%盐酸肾上腺素;②增补血容量;③抗过敏:激素及抗组胺药应用;④呼吸喜悦剂;⑤使用血管活性药物;⑥纠正酸中毒监测:①察看生命体征,注意心率、心律变化;②意识、瞳孔的变化;③心电图;④尿量;⑤皮肤、黏膜的颜色、湿度及温度;⑥末梢循环状况保持舒坦:①保持病室寂静、洁净;②卧床歇息,未离开危险前不宜挪动。③保证营养供应;④口腔和皮肤护理...