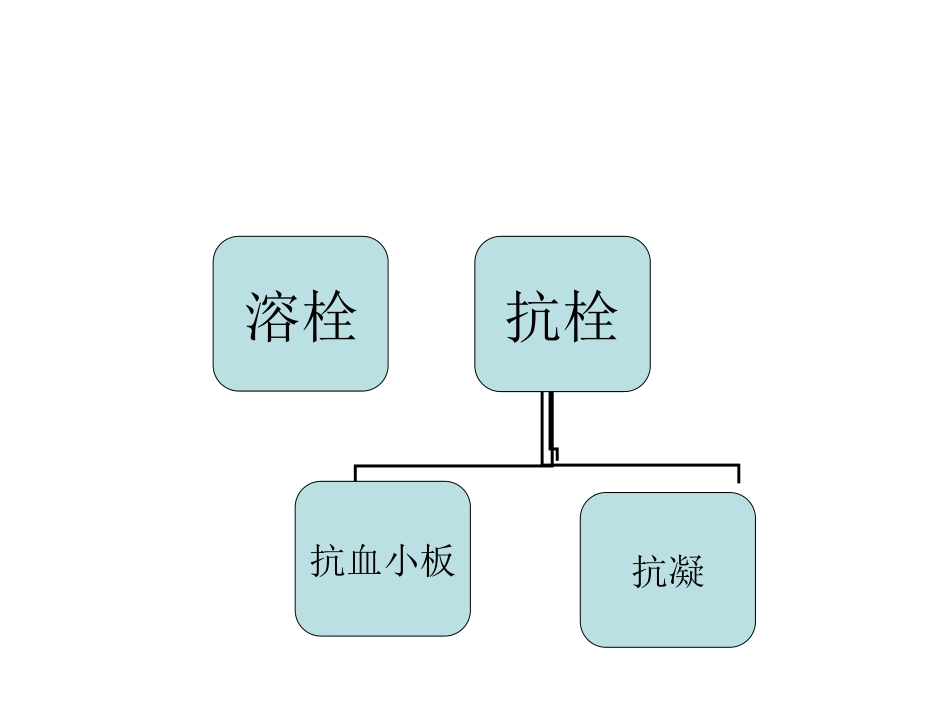
抗血小板与抗凝药物在缺血性卒中的应用治疗的关键在于:对于血栓的处理及干预血栓形成:缺血性卒中重要病理生理机制抗栓溶栓抗血小板抗凝•1、血栓形成的机制•2、抗血小板及抗凝药物•3、缺血性卒中方面的临床应用血管损伤暴露血管内皮下胶原血小板激活凝血系统血管收缩(粘附、聚集、释放)激活血小板止血栓纤维蛋白形成凝血块形成血栓形成过程中血小板的作用Adhesion1PlateletsLipidcoreCollagenGPla/llabindvonWillebrandFactor/GPlbbindActivation2ADPTXA2Aggregation3FibrinogenActivatedGPllb/llla黏附激活聚集•血小板糖蛋白Ⅱb、Ⅲa形成复合物(GPbⅡ/aⅢ)即纤维蛋白原受体,通过纤维蛋白原使邻近的血小板间发生聚集、变形,形成白色血栓
血管损伤暴露血管内皮下胶原血小板激活凝血系统血管收缩(粘附、聚集、释放)激活血小板止血栓纤维蛋白形成凝血块形成凝血机制简化图(瀑布学说)内源凝血系统外源凝血系统ⅩⅢaⅫaⅪaⅨa+ⅧaCa+PLⅩa+ⅤaCa+PLⅢ+Ⅶa+CaⅡaⅠ(Fg)Fb负电荷血管损伤暴露血管内皮下胶原血小板激活凝血系统血管收缩(粘附、聚集、释放)激活血小板止血栓纤维蛋白形成凝血块形成动脉粥样硬化血栓形成时行抗血小板治疗,可有效地减少血小板的粘附聚集,防止血栓形成
•而此时进行的若为抗凝治疗,则对血小板的活化抑制作用有限
•房颤、机械瓣置换术后、DVT等,•当血流动力学发生改变,血流过缓,局部形成涡流等情况时,血小板及凝血因子会在局部浓集,形成局部高凝状态
•这时的治疗则应以抗凝为主
•1、血栓形成的机制•2、抗血小板及抗凝药•3、目前临床方面的应用一、抗血小板药物抗血小板药物•血栓素A2抑制剂–乙酰水杨酸(ASA)•磷酸二酯酶抑制剂–潘生丁–西洛他唑•ADP-受体