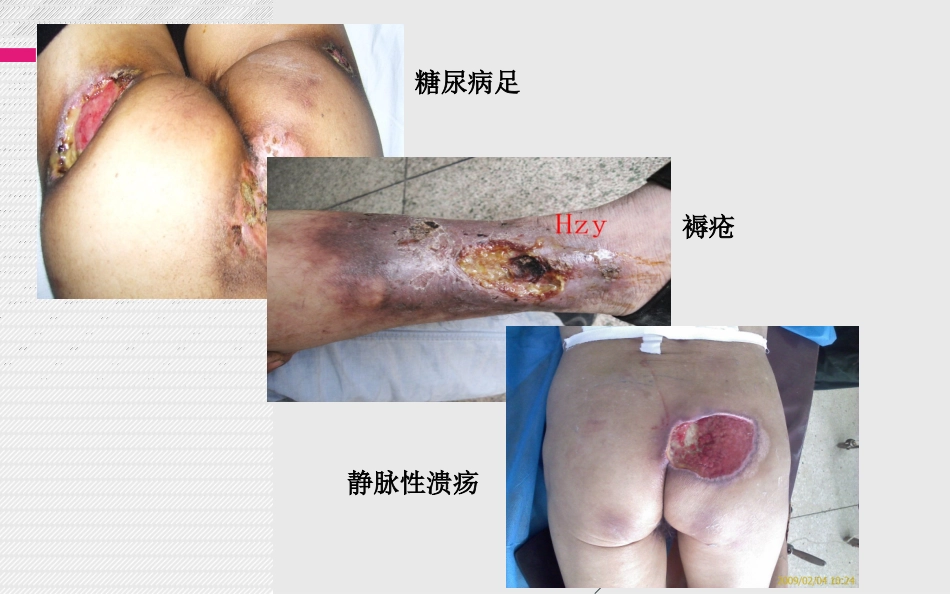
慢性难愈合创面糖尿病足褥疮静脉性溃疡主要内容1
慢性难愈合创面的介绍2
压力性溃疡3
糖尿病足溃疡4
静脉性溃疡5
慢性创面的治疗6
创面的处理及用药慢性难愈合创面体表慢性难愈合创面(俗称溃疡),也叫慢性伤口
国际伤口愈合学会对其定义为:无法通过正常有序而及时的修复过程达到解剖和功能上完整状态的创面
这些创面常常延迟愈合甚至不愈合,存在特定的病因,如糖尿病、缺血、压力等
•临床上多指各种原因形成的创面经1个月以上治疗未能愈合,也无愈合倾向者,而这里所指的1个月并非完全绝对,它有赖于创面大小、病因、个体一般健康状况等多种因素
通常,当创面每周不能缩小10%~15%或超过1个月不能缩小50%,就被认为成为慢性伤口
流行病学研究•在中国,慢性创面患者占外科住院患者的1
0%,主要为创伤感染(67
5%)、压迫性溃疡(9
2%)、静脉性溃疡(6
5%)、糖尿病溃疡(4
9%)和其他(11
9%);•发生人群方面,由创伤所致的慢性创面患者以20~50岁的中青年为主,糖尿病足、压迫性和静脉性溃疡患者以60岁以上的老年人为主
慢性难愈合创面的发病机制•一、创面细胞外基质成分(细胞支架,主要指纤维连接蛋白)的基因表达下调;•二、主要修复细胞,特别是成纤维细胞的过度凋亡;•三、局部创面生长因子浓度的变化及其对延缓创面修复的影响;•四、创面愈合调控的网络发生障碍
创面修复的主要过程创面愈合的分期•炎症期:机体组织受创后即启动细胞和血管反应,以清除创面失活组织和外源性物质,再进入到组织愈合和再生阶段
主要由以下两个方面组成:1
局部血管舒张和毛细血管通透性增加(伤后20min最为明显);2
由创面产生的特异性趋化因子所致的白细胞浸润
•增殖期:伤后2~3天,成纤维细胞增殖,并产生创面修复必需的氨基葡聚糖(GAG)和胶原(I~III型构成体内主要的抗张强度)
此期I型胶原与III型胶原比