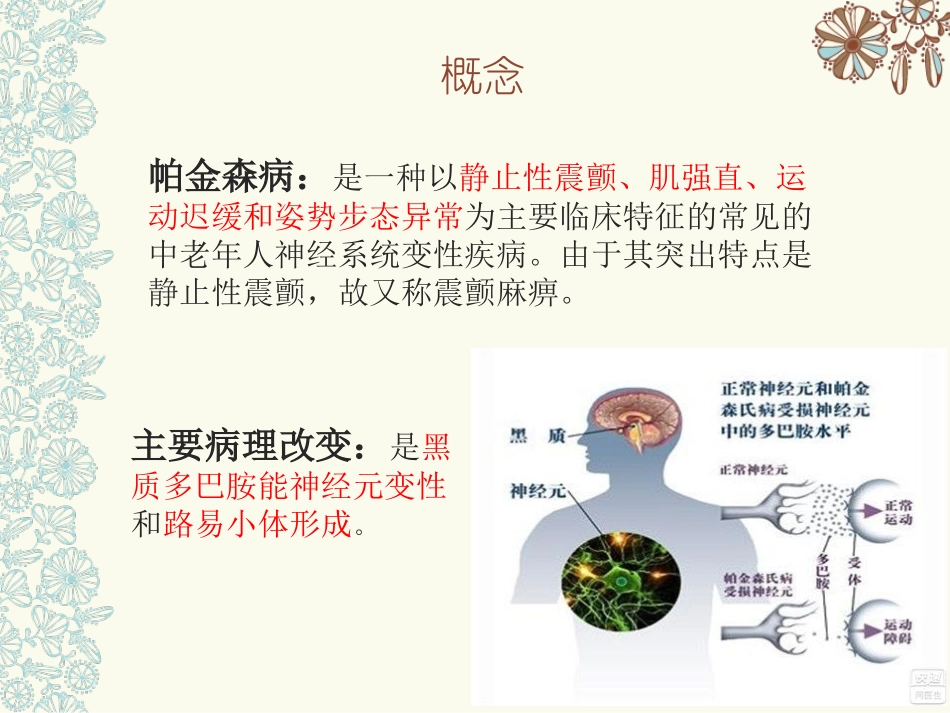
帕金森病护理查房内容简介概念帕金森病:是一种以静止性震颤、肌强直、运动迟缓和姿势步态异常为主要临床特征的常见的中老年人神经系统变性疾病
由于其突出特点是静止性震颤,故又称震颤麻痹
主要病理改变:是黑质多巴胺能神经元变性和路易小体形成
病因本病的病因迄今未明,发病机制复杂
目前认为PD非单因素引起,应为多因素共同参与所致,可能与以下因素有关:1
年龄老化:黑质DA神经元、纹状体DA,随年龄增长逐年减少
但老年人发病者仅是少数,只是PD发病的促发因素
环境因素:有机磷农药中毒、一氧化碳中毒、除草剂、鱼腾酮中毒、重金属
遗传因素:约10%的PD患者有家族史,呈不完全外显率常染色体显性遗传
发病情况常为60岁以后发病,男性较多,起病缓慢,进行性发展
首发症状多为震颤(60%~70%)其次为步行障碍(12%)、肌强直(10%)、运动迟缓(10%)临床表现2
临床症状与体征①静止性震颤②肌强直③运动迟缓④姿势步态障碍⑤非运动症状临床表现静止性震颤:帕金森病的肢体抖动是特征性表现之一“搓丸”样动作下颌、口唇颤动全身颤动临床表现肌强直:帕金森患者很难完全放松肢体,活动肢体时感觉肢体存在阻抗,好像在“较劲”,主要是由于神经调控障碍,神经不能让肌肉放松下来
“铅管样强直”“折刀样强直”“齿轮样强直”临床表现运动迟缓:运动迟缓的表现多种多样临床表现姿势步态障碍临床表现非运动症状:如嗅觉减退、抑郁、便秘等,另外,还有认知功能障碍、疲劳、感觉障碍、小便障碍等也与帕金森病有着莫大的关系
辅助检查常规血、脑脊液检查:多无异常
头CT无特征性改变
MRI:T2图像见到中脑黑质区变薄或大小不规则及尾核变小和密度减低
嗅觉检查:可发现PD患者存在嗅觉减退
多巴摄取功能PET显像:显示多巴胺递质合成减少
多巴胺转运体(DAT)功能显像:显示DAT数量减少,在疾病早期甚至亚临床期即可显示降低