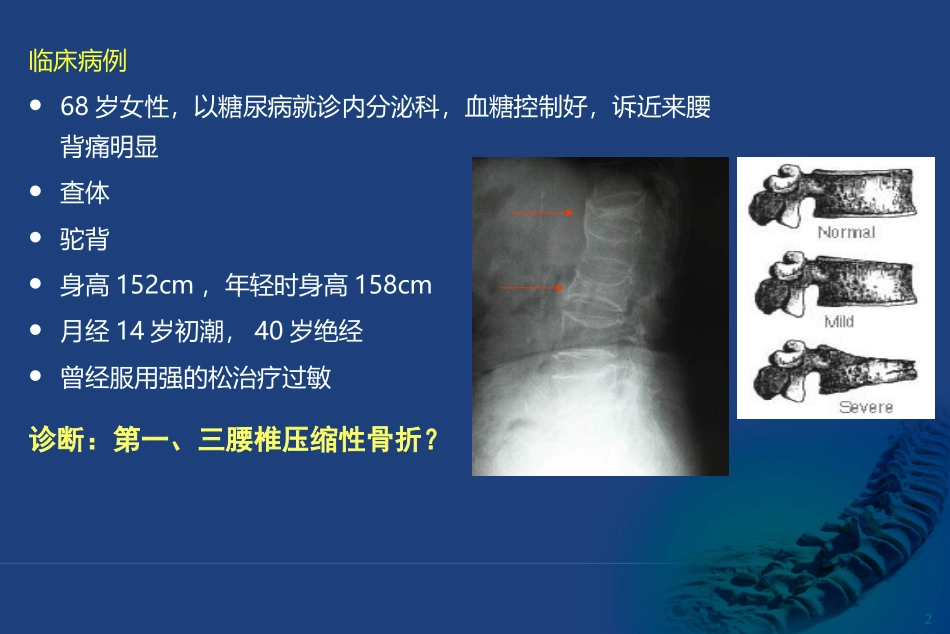
•124/10/20骨质疏松症(osteoporosis,OP)2临床病例68岁女性,以糖尿病就诊内分泌科,血糖控制好,诉近来腰背痛明显查体驼背身高152cm,年轻时身高158cm月经14岁初潮,40岁绝经曾经服用强的松治疗过敏诊断:第一、三腰椎压缩性骨折
目标3•了解骨质疏松的病因及发病机制•掌握骨质疏松的危险因素、临床表现及诊断•熟悉骨质疏松的治疗–什么是骨质疏松症
4世界卫生组织(WHO)定义(definition)524/10/20骨质疏松症是一种以骨量低下,骨微结构损坏,导致骨脆性增加,易发生骨折为特征的全身性骨病
正常正常骨骨质疏松严重骨质疏松认识骨质疏松症6骨量减少骨微结构破坏骨脆性增加骨强度降低易骨折骨微结构——影响骨强度的决定因素骨质疏松症的患病率72003年至2006年一次全国性大规模流行病学调查显示,50岁以上人群总患病率:女性每5个人就有1个人患病男性每7个人就有1个人患病骨质疏松症的分类8绝经后骨质疏松症(Ⅰ型):一般发生在妇女绝经后5~10年内老年骨质疏松症(Ⅱ型):一般指老人70岁后发生的骨质疏松原发性骨质疏松症:原发性骨质疏松症:继发性骨质疏松症:继发性骨质疏松症:由任何影响骨代谢的疾病和/或药物导致的骨质疏松
某些疾病如糖尿病、甲亢、血液系统疾病,其它代谢性骨病、肿瘤、肾脏病变等;药物如抗癫痫药物、糖皮质激素或其他免疫抑制剂等及其他因素所致
特发性骨质疏松症:青少年骨质疏松症,青壮年成人骨质疏松症病因和发病机制OP可能与下列多种因素有关:•遗传因素:峰值骨量50%~80%由遗传因素决定,如基因多态性;•内分泌因素如雌激素缺乏-绝经后妇女、睾酮缺乏、甲状旁腺激素增加、降钙素下降、1-25(OH)2D3缺乏;•生活方式如缺少运动、膳食营养不平衡、嗜烟酒等
•其他:疾病、药物
9病因和发病机制1
峰值骨量(peakbonemas