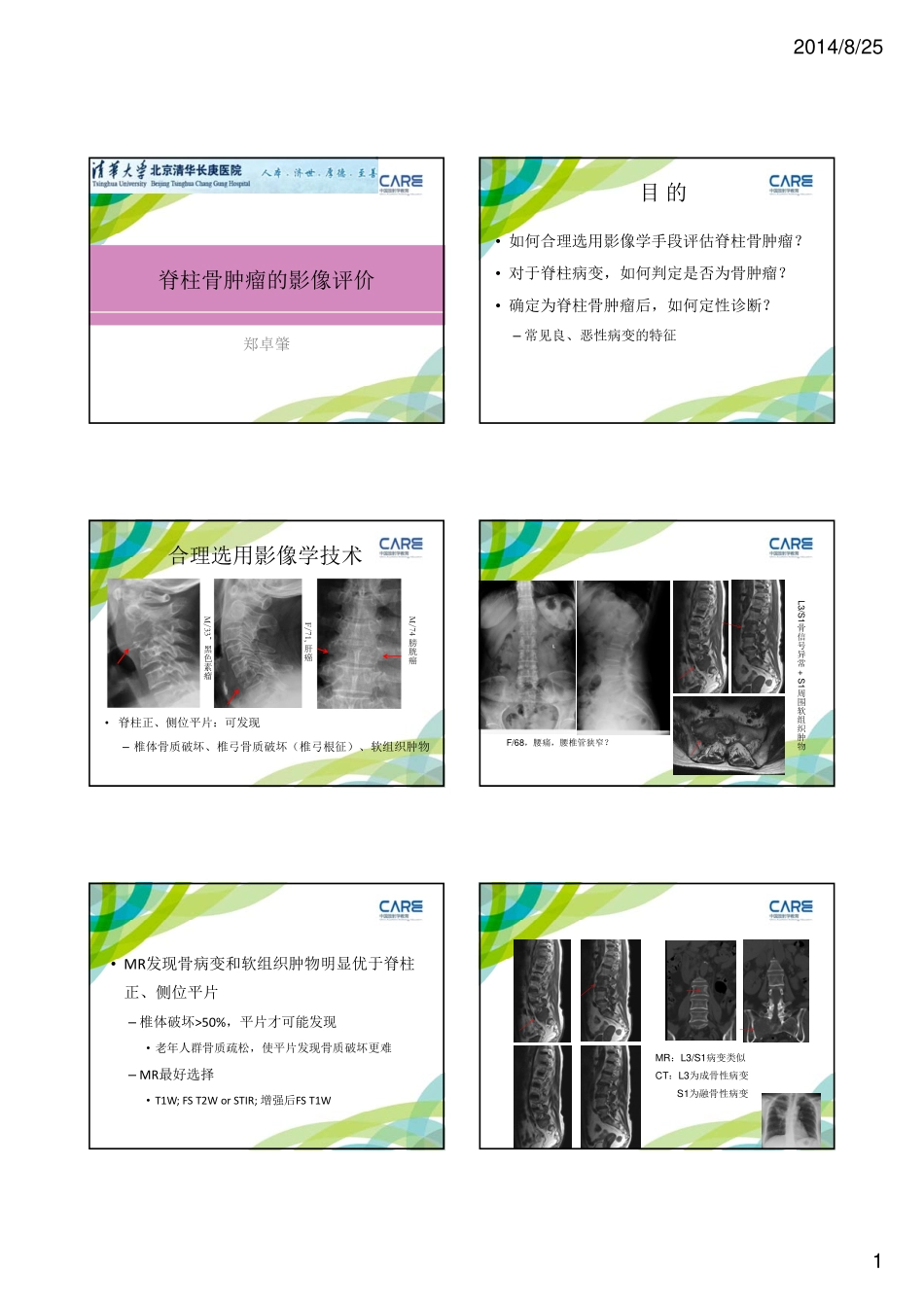
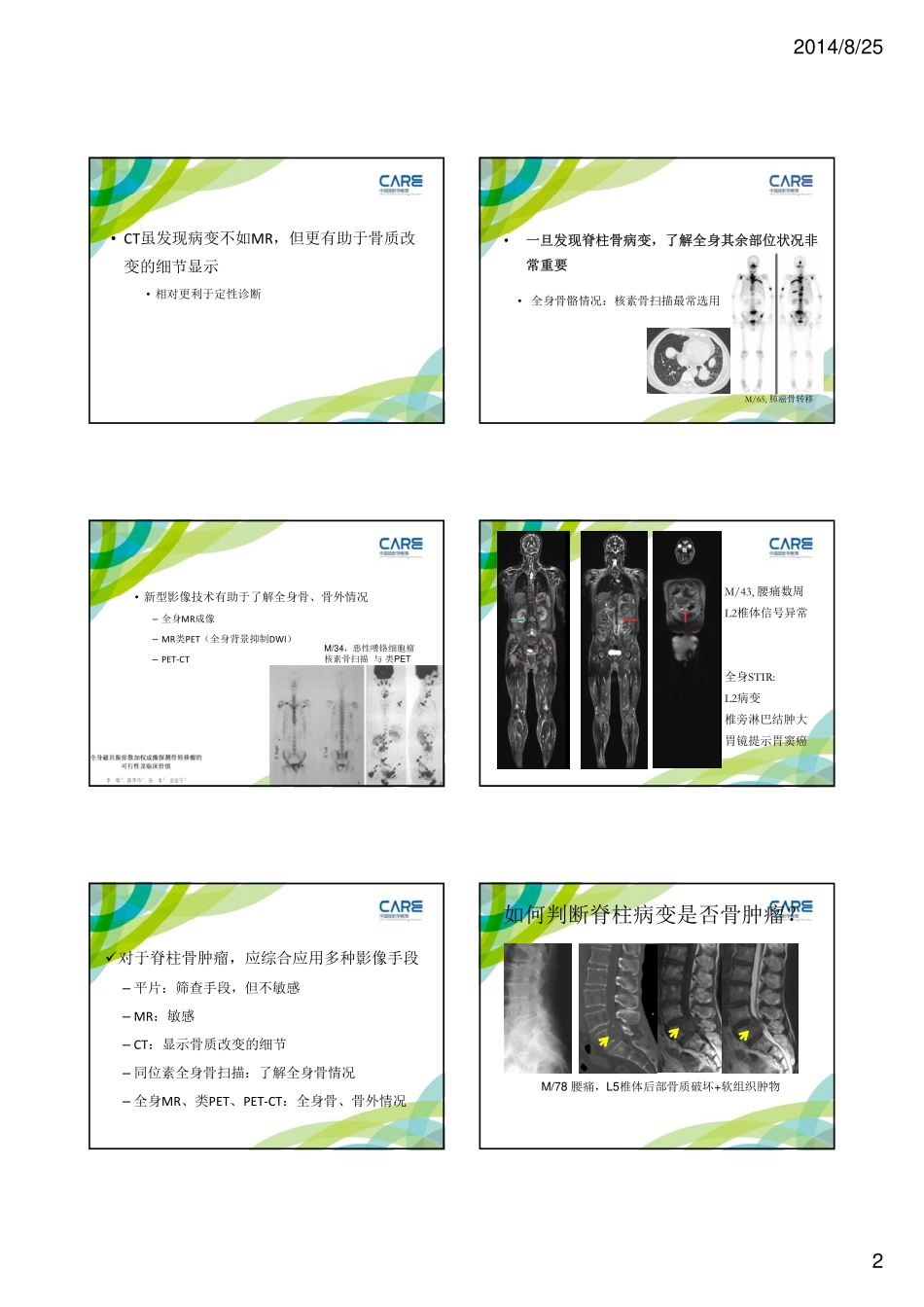
2014/8/251脊柱骨肿瘤的影像评价郑卓肇目的•如何合理选用影像学手段评估脊柱骨肿瘤?•对于脊柱病变,如何判定是否为骨肿瘤?•确定为脊柱骨肿瘤后,如何定性诊断?–常见良、恶性病变的特征•脊柱正、侧位平片:可发现–椎体骨质破坏、椎弓骨质破坏(椎弓根征)、软组织肿物F/71,肝癌M/74膀胱癌合理选用影像学技术M/33,黑色素瘤F/68,腰痛,腰椎管狭窄?L3/S1骨信号异常+S1周围软组织肿物•MR发现骨病变和软组织肿物明显优于脊柱正、侧位平片–椎体破坏>50%,平片才可能发现•老年人群骨质疏松,使平片发现骨质破坏更难–MR最好选择•T1W;FST2WorSTIR;增强后FST1WMR:L3/S1病变类似CT:L3为成骨性病变S1为融骨性病变2014/8/252•CT虽发现病变不如MR,但更有助于骨质改变的细节显示•相对更利于定性诊断•全身骨骼情况:核素骨扫描最常选用•一旦发现脊柱骨病变,了解全身其余部位状况非常重要M/65,肺癌骨转移•新型影像技术有助于了解全身骨、骨外情况–全身MR成像–MR类PET(全身背景抑制DWI)–PET‐CTM/34,恶性嗜铬细胞瘤核素骨扫描与类PETM/43,腰痛数周L2椎体信号异常全身STIR:L2病变椎旁淋巴结肿大胃镜提示胃窦癌对于脊柱骨肿瘤,应综合应用多种影像手段–平片:筛查手段,但不敏感–MR:敏感–CT:显示骨质改变的细节–同位素全身骨扫描:了解全身骨情况–全身MR、类PET、PET‐CT:全身骨、骨外情况M/78腰痛,L5椎体后部骨质破坏+软组织肿物如何判断脊柱病变是否骨肿瘤?2014/8/253脊柱骨肿瘤或肿瘤样病变的基本影像表现•骨质异常(破坏或硬化)±软组织肿物•一般骨改变不以椎间隙(或关节)为中心•一般不伴相邻椎间隙的明显狭窄•一般不伴相邻椎间盘的破坏L5转移瘤F/9,C4椎体骨质破坏+软组织肿物不以椎间隙为中心相邻椎间隙和椎间盘无明显破坏嗜酸性肉芽肿增强FST1WT1WT2WF/26,T10-11结核以椎间隙为中心的双侧椎体终板破坏泥沙状死骨椎旁脓肿椎间盘退变椎间隙狭窄、真空现象椎间盘退变、突出、脱出以椎间隙为中心的双侧椎体终板改变M/70腰痛T2WFST2WSchmorl结节椎体终板局限性半圆形凹陷(以椎间隙为中心)弧形硬化带包绕MR显示突入物低信号(间盘)+弧形脂肪带包绕M/54M/51脊柱关节病骶髂关节异常(强直性脊柱炎、其它血清阴性脊柱关节病)椎体边角异常(侵蚀、水肿、硬化、脂肪化)椎体终板异常(侵蚀、水肿、硬化)小滑膜关节(椎小关节、肋横突关节等)异常骨改变以椎间隙或各关节为中心2014/8/254F/44,强直性脊柱炎以椎间隙或各关节为中心的骨改变L2L2L2神经源性肿瘤1.软组织肿物为主:髓外硬膜内、以椎间孔为中心“哑铃状”、长轴沿脊神经长轴2.外压导致骨缺损:不以椎间隙(关节)为中心,但“偏心+边缘清晰锐利+硬化边”M/42神经鞘瘤脊柱骨肿瘤的定性诊断•遵循四肢骨肿瘤的定性诊断原则–“临床+影像+病理”三结合•临床:发病年龄、症状•影像:病变部位、是否多发、病变影像特征•病理:穿刺活检、术后病检•既“难”–发病率低:仅占全身骨肿瘤的6‐9%–病种繁多–好发病种与四肢不同•外周骨软骨瘤、骨巨细胞瘤、骨肉瘤、软骨肉瘤常见(脊柱少见)•脊柱转移瘤、骨髓瘤、血管瘤常见(外周少见)–同病异影、异病同影脊柱骨肿瘤的定性诊断F/29C7后缘骨软骨瘤脊柱罕见骨软骨瘤为外周最常见的良性肿瘤骨肉瘤为外周最常见的原发恶性肿瘤,青少年为主脊柱骨肉瘤少见好发年龄较大(40‐50岁)F/51,C7骨肉瘤2014/8/255M/78转移瘤M/55骨髓瘤M/22淋巴瘤“异病同影”•又“易”–>30岁:除骨岛、椎体血管瘤外,一般为恶性病变•转移瘤超过50%;骨髓瘤约20‐30%;其次为淋巴瘤,脊索瘤•脊索瘤具有特征性发病部位–<30岁:一般为良性病变,且多有典型影像特征•嗜酸性肉芽肿•骨样骨瘤/骨母细胞瘤/动脉瘤样骨囊肿骨岛骨髓腔内(松质骨内)的局限性致密高密度,边缘毛刷样,无水肿,不长大M/80椎体血管瘤•最常见的脊柱良性肿瘤–平片:“栅栏征”/”蜂窝征”–CT:“圆点花布征”•多发高密度圆点(增粗的纵向骨小梁),其间夹杂低密度的血管和脂肪–MR:发现椎体血管瘤最敏感•大多T1W/T2W均高信号,脂肪抑制T2W信号仍高;少数T1W低信号,T2W高信...