心血管生理学心血管生理学掌握自律性、窦房结、起搏细胞及迷走神经的基本概念和基本的生理活动
理解交感、副交感神经对心律的调节
理解心肌工作细胞动作电位的5个时期及其机制
列举心肌与骨骼肌的关键不同点(至少两个)
明确心肌细胞兴奋性中的有效不应期和相对不应期
理解和解释下列物质对心脏功能的影响:肾上腺素、毛果芸香碱、阿托品、洋地黄、温度、Na+、Ca2+、K+
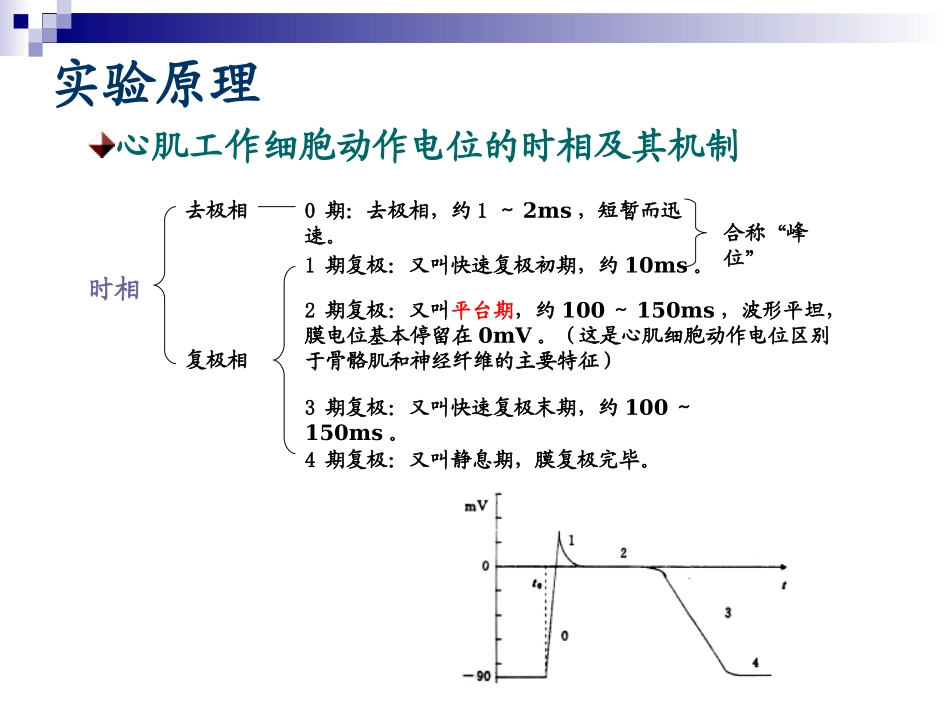
实验目的实验对象离体蛙心实验原理心肌工作细胞动作电位的时相及其机制时相0期:去极相,约1~2ms,短暂而迅速
1期复极:又叫快速复极初期,约10ms
2期复极:又叫平台期,约100~150ms,波形平坦,膜电位基本停留在0mV
(这是心肌细胞动作电位区别于骨骼肌和神经纤维的主要特征)3期复极:又叫快速复极末期,约100~150ms
4期复极:又叫静息期,膜复极完毕
去极相复极相合称“峰位”心肌工作细胞动作电位的时相及其机制机制0期:快Na+通道开放,Na+内流导致去极化,并形成正反馈,在膜电位升至0mV时通道关闭;K+通透性随去极化而降低,K+外流被抑制
1期:Na+通道失活;K+通道瞬时激活、短暂开放,出现K+负载的一过性外流
2期:K+通透性逐渐恢复,K+外流增加;电压门控的慢Ca2+通道逐渐开放(在膜去极化达到膜电位-40mV时被激活),Ca2+内流
二者达到电荷平衡
平台期晚期,Ca2+通道逐渐失活,Ca2+内流逐渐停止
3期:Ca2+通道失活;由于膜电位向负电性转化,使膜的钾电导突然显著增加,K+外流迅速增加
4期:膜电位基本稳定在静息电位,通过膜上的Na+-K+泵的作用,从细胞内排出多余的Na+、Ca2+,从膜外摄回K+
转运过程引起跨膜交换的电荷量基本相等
有效不应期和相对不应期有效不应期(Effecitverefractoryperiod,ERP)从0期开始,到膜电位复极至-60mV的这段时期