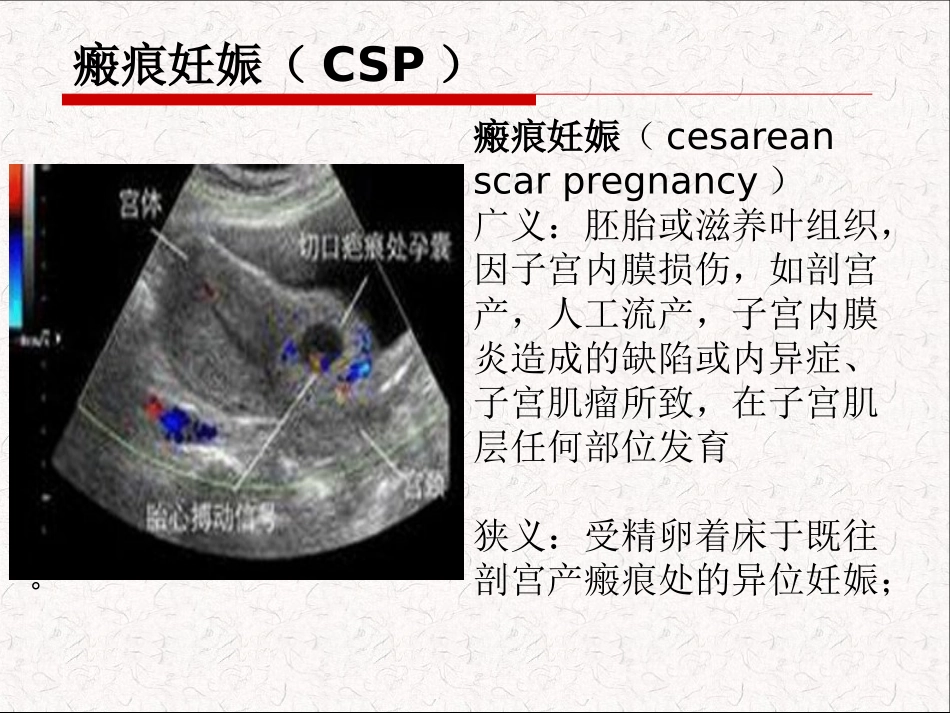
cesareanscarpregnancy瘢痕妊娠CSP瘢痕妊娠(CSP)。瘢痕妊娠(cesareanscarpregnancy)广义:胚胎或滋养叶组织,因子宫内膜损伤,如剖宫产,人工流产,子宫内膜炎造成的缺陷或内异症、子宫肌瘤所致,在子宫肌层任何部位发育狭义:受精卵着床于既往剖宫产瘢痕处的异位妊娠;”瘢痕妊娠(CSP)造成清宫术中及术后难以控制的大出血、子宫破裂、周围器官损伤,甚至切除子宫等,严重威胁妇女的生殖健康甚至生命,已引起临床上的高度重视。发生率为1:2216-1:1800,占有剖宫产妇女的1.15%,占有剖宫产史妇女异位妊娠的6.1%。随着二胎政策的放开,瘢痕妊娠的发生率呈持续升高趋势。临床分型依据:CSP瘢痕处受精卵种植的深浅分型临床表现超声特点Ⅰ型瘢痕处宫腔内孕囊存活型孕囊大部分位于剖宫产瘢痕上方及子宫下段宫腔内,可见胚胎及胎心搏动,绒毛下局部肌层薄,孕囊周围局部肌层血流信号丰富Ⅱ型瘢痕处肌层内孕囊型孕囊生长于子宫前壁下段瘢痕处肌层,孕囊附着处肌层缺如或者变薄,常常胚胎结构模糊,孕囊周围局部肌层血流信号丰富Ⅲ型包块型或者类滋养细胞疾病型子宫前壁下段可见囊实性或实性混合回声包块,局部肌层缺如或变薄,与正常肌层界限不清,局部血流信号丰富,可探及高速低阻的血流频谱发病机制尚不明确,剖宫产术后子宫切口愈合不良,6.9-19.4%有瘢痕缺损,瘢痕宽大,或炎症导致瘢痕部位有微小裂孔,当受精卵运行过快或者发育迟缓,在通过宫腔时未具有种植能力,当抵达瘢痕处是通过微小裂孔进入子宫肌层而着床发病机制高危因素1、剖宫产、刮宫术、子宫肌瘤、子宫内膜息肉剔除术、宫腔镜手术、子宫内膜炎2、干扰子宫瘢痕机化的因素:手术方式、缝合方法、机体抵抗力、产科因素、切口感染、缝合时将内膜带入切口、切口血肿形成3、臀先露为指征的剖宫产,子宫下段形成不良4、单层连续缝合临床表现既往有剖宫产史,而早孕期无特异性临床表现不规则阴道出血,首发症状,38.6%,点滴状或者大出血,有或无明确停经史腹痛,轻中度15.8%,8.8%单纯腹痛,无症状,B超检查偶然发现,36.8%诊断早期诊断可避免子宫大出血及子宫破裂等并发症辅助诊断CS史病变位置病变与瘢痕关系B超症状CSP有宫颈内口上方,子宫前壁下段的肌层内剖宫产瘢痕处肌层内病变血流丰富,子宫肌层变薄阴道流血,轻中腹痛宫颈妊娠——宫颈内口下方的宫颈管内瘢痕下方宫腔空虚,胎囊或包块周围血流丰富,前壁下段肌层完整无痛性阴道流血难免流产——宫腔下部无关胎囊或包块周围无血流下腹正中阵发性坠痛,阴道流血GTD——子宫的任何位置无关包块周围血流极其丰富,血β-HCG异常高,肺内有转移灶无特异性鉴别诊断治疗诊治原则:早诊断、早终止、早清除早诊断:是指对有剖宫产史的妇女再次妊娠时应尽早行超声检查排除CSP终止妊娠:应尽可能遵循和选择终止早孕的基本原则和方法,以减少损失,尽可能保留患者的生育能力为目的治疗:有药物治疗、手术治疗、两者联合子宫动脉栓塞术(UAE)可辅助治疗CSP药物治疗一般不推荐单纯药物治疗适应症:生命体征平稳,肝肾功正常:孕周越小、血HCG水平越低成功率越高;可术前预处理降低出血量;术后血HCG下降不理想时药物:MTX(米非司酮)杀胚药物的作用于3~4天达高峰用法:20mg*5天分次;50mg/m2单次途径:局部囊内给药,全身用药(肌注)子宫动脉栓塞术UAE子宫动脉栓塞术(UAE)与药物治疗或手术治疗联合可更有效地处理CSP适应症:用于CSP终止妊娠的手术时或自然流产时发生大出血需要紧急止血;II型和III型CSP,包块型血液供应丰富者,手术前预处理可减少清宫手术或CSP妊娠物清除术中的出血风险方法:可使用新鲜明胶海绵颗粒(直接约1-3mm)栓塞双侧子宫动脉注意:建议在UAE后72小时内完成清除CSP妊娠物的手术操作,以免侧支循环建立,降低止血效果手术治疗手术治疗分为:清宫手术、妊娠物清除术及子宫瘢痕修补术、子宫切除术(1)清宫手术包括B超监护下清宫术(2)妊娠物清除术及子宫瘢痕修补术可通过开腹、宫腔镜、腹腔镜或者宫腹腔镜联合、经阴途径术前预处理术前预处理方法:MTX+米非司酮、术前行双侧子宫动脉栓塞、术中行双侧子宫动脉结扎等目的:降低绒毛活性,抑制滋养细胞...