类风湿性关节炎定义:是一种以慢性侵蚀性关节炎为特征的全身性自身免疫病
表现为外周关节的非特异性炎症,此时患病关节及其周围组织呈现进行性破坏,滑膜炎持久反复发作,可导致关节内软骨和骨的破坏,关节功能障碍,甚至残废
血管炎病变累及全身各个器官,故本病又称为类风湿病
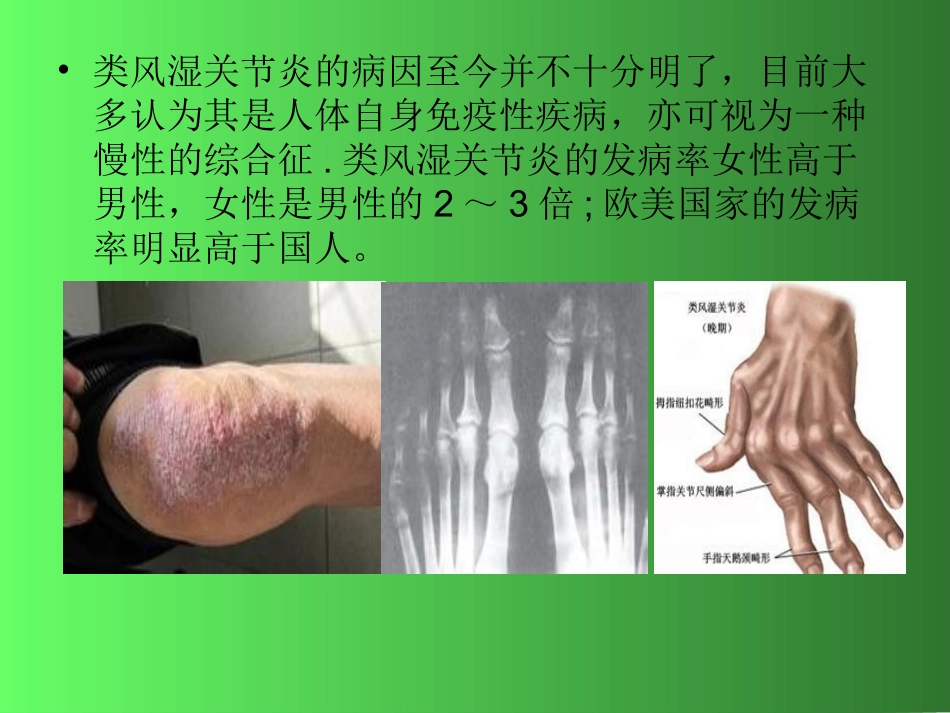
•类风湿关节炎的病因至今并不十分明了,目前大多认为其是人体自身免疫性疾病,亦可视为一种慢性的综合征
类风湿关节炎的发病率女性高于男性,女性是男性的2~3倍;欧美国家的发病率明显高于国人
病因•(一)细菌因素•(二)病毒因素:RA与病毒•(三)遗传因素•(四)性激素寒冷,潮湿,疲劳,营养不良,创伤,精神因素等,常为本病的诱发因素,但多数患者前常无明显诱因可查
发病机制发病机理尚未完全明确,认为RA是一种自身免疫性疾病已被普遍承认,具有HLA-DR4和DW4型抗原者,对外界环境条件,病毒,细菌,神经精神及内分泌因素的刺激具有较高的敏感性,当侵袭机体时,改变了HLA的抗原决定簇,使具有HLA的有核细胞成为免疫抑制的靶子,由于HLA基因产生可携带T细胞抗原受体和免疫相关抗原的特性,当外界刺激因子被巨噬细胞识别时,便产生T细胞激活及一系列免疫介质的释放,因而产生免疫反应
关节病变-----滑膜的改变、肉芽肿形成、关节软骨及软骨下骨的改变
---由于关节内长期反复积液,致关节囊及其周围韧带受到牵拉而延长松弛,再加上关节面和骨端的破坏,使关节间隙变窄,使关节韧带更为松弛,由于关节炎症及软骨面破坏,病人因疼痛常处于强迫体位,关节周围的肌肉发生保护性痉挛,关节周围的肌肉,肌腱,韧带和筋膜也受到病变侵犯而粘连,甚至断裂,最后导致关节脱位或畸形位骨性强直
•关节外表现-----类风湿性皮下结节、肌腱及腱鞘,滑囊炎症
•类风湿因子(RF)是一种抗变性IgG的自身抗体,通常为IgM类,多出现于类风湿关节炎患者血清或滑膜液
约90%类风湿关